Por qué aún no hay vacuna contra la hepatitis C y es tan importante desarrollarla
Aunque hay un tratamiento efectivo para curar la hepatitis C, el 80 % de los infectados no saben que la tienen y lo pueden transmitir a otras personas. La creación de la vacuna ayudaría decisivamente a erradicar por fin la enfermedad.
Según la Organización Mundial de la Salud (OMS), 58 millones de personas padecen una infección crónica por el virus de la hepatitis C (VHC) en todo el mundo, y cada año se producen 1,5 millones de nuevas infecciones. El VHC, que ataca principalmente al hígado, puede desencadenar tanto infecciones agudas como crónicas. Aproximadamente un 70 % de las personas infectadas con este agente patógeno desarrollan una hepatitis C crónica.
La enfermedad progresa lentamente a lo largo del tiempo, causando un endurecimiento o cicatrización del hígado (fibrosis hepática) que desemboca en cirrosis en aproximadamente el 15-30 % de los pacientes a lo largo de entre 20 y 30 años. Cuando se establece la cirrosis, la infección puede progresar a enfermedad hepática terminal y cáncer de hígado. Se estima que en 2019 murieron unas 290 000 personas en el mundo debido a la hepatitis C.
El VHC se transmite principalmente por contacto directo con sangre infectada. Hay situaciones y prácticas que pueden aumentar el riesgo de exposición al virus, como el uso compartido de jeringuillas, la falta de acceso a servicios de salud o ciertas prácticas sexuales. Estos factores aumentan la prevalencia en algunos grupos, incluyendo personas que usan drogas inyectables, comunidades marginadas con acceso limitado a servicios de salud y hombres que tienen sexo con hombres.
Un tratamiento muy eficaz…
Aunque no existe una vacuna contra el VHC, sí hay un tratamiento altamente efectivo basado en los denominados antivirales de acción directa (AAD), que bloquean la replicación del virus. Estos AAD pueden curar a más del 95 % de las personas afectadas. Basándose en esto, la OMS se ha propuesto que la hepatitis C deje de ser un problema de salud pública en el año 2030. Para ello se ha fijado el objetivo de diagnosticar al 90 % de personas infectadas y tratar el 80 % de ellas.
…pero que no reciben muchas personas infectadas
Dado que la hepatitis C crónica puede no producir síntomas durante varios años después de la infección inicial, más del 80 % de las personas infectadas no saben que lo están y no reciben tratamiento. Siguen sufriendo daño hepático durante años y pueden trasmitir el VHC a otras.
La ausencia de políticas y programas adecuados para el cribado y diagnóstico temprano de la hepatitis C, especialmente en poblaciones más vulnerables donde la prevalencia de la enfermedad es alta, representa un desafío significativo en la lucha contra esta infección. Además, el tratamiento con AAD tiene algunas limitaciones:
- Entre un 2 % y un 5 % de los pacientes medicados no logran curarse completamente. Adicionalmente, el virus puede mutar y volverse resistente a estos tratamientos en algunos casos, disminuyendo su efectividad.
- Los AAD son caros, lo que limita su disponibilidad, especialmente en países en desarrollo y para poblaciones en situación de riesgo, donde el acceso a los fármacos puede ser más difícil.
- Incluso después de un tratamiento exitoso con estos medicamentos, no se desarrolla inmunidad contra el VHC. Esto significa que una persona curada puede volver a infectarse si se expone nuevamente al virus.
Por todo ello parece improbable que se pueda cumplir el objetivo de la OMS a nivel global sólo mediante el uso de AAD. La producción de una vacuna contra el VHC ayudaría a controlar su transmisión, especialmente en poblaciones de alto riesgo. Esto contrarrestaría las limitaciones del tratamiento con AAD y, por lo tanto, facilitaría el complimiento del objetivo de la OMS de erradicar la hepatitis C.
Por qué no tenemos vacuna
A pesar de que el virus se conoce desde hace más de treinta años, existen una serie de dificultades que han hecho que el desarrollo de una vacuna se haya visto obstaculizado. Entre ellas están las siguientes:
- El VHC es un virus con una alta capacidad para cambiar. En su evolución ha dado lugar a ocho genotipos, que se diferencian en aproximadamente un 30 % en su secuencia genética. Además, estos genotipos se subdividen en unos 90 subtipos distintos, que presentan un 15 % de variación entre ellos. La vacuna tendría que proteger frente a todos los genotipos y subtipos, lo cual no es fácil de conseguir.
- El VHC tiene dos proteínas en su superficie, denominadas E1 y E2, que actúan de forma conjunta para que el virus entre e infecte las células del hígado. La respuesta inmune de los pacientes va mayoritariamente dirigida contra estas dos proteínas. En dicha reacción se generan anticuerpos que se unen a las proteínas E1 y E2, bloqueando la entrada del virus a las células. El problema es que dichas proteínas son las partes del VHC que más varían entre genotipos: pueden adoptar formas distintas y adquirir diferentes modificaciones naturales, como la unión de azúcares. Todo ello dificulta su reconocimiento por los anticuerpos, permitiendo la entrada del VHC en las células. En cierta forma, podríamos decir que se “disfrazan” para no ser reconocidas.
- Existe una ausencia de animales de laboratorio adecuados para probar la eficacia de las vacunas. Por ejemplo, el VHC no infecta a los ratones, uno de los modelos más utilizados en investigación. Esto dificulta la obtención de datos muy valiosos que podrían ser trasladables a humanos.
- Realizar ensayos clínicos para vacunas contra el VHC no es fácil. La incidencia relativamente baja de la infección en muchos países industrializados hace necesario llevar a cabo dichos ensayos en poblaciones marginadas con alto riesgo de contraer el VHC o en regiones con alta prevalencia, que suelen pertenecer a países en vías de desarrollo.
- También hay una relativa escasez de financiación para la investigación y desarrollo de una vacuna contra el VHC. Esto probablemente se relacione con la naturaleza silente de la infección, la aparición de los AAD y el acceso generalizado al tratamiento en los países desarrollados.
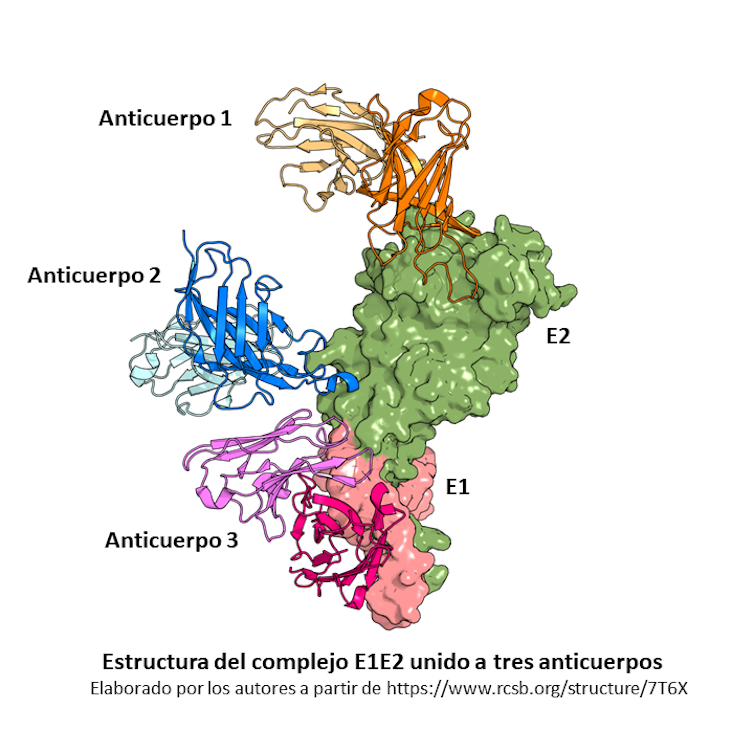 Estructura del complejo E1E2 unido a tres anticuerpos.
Estructura del complejo E1E2 unido a tres anticuerpos.Motivos para la esperanza
Aunque existen algunas vacunas en desarrollo frente al VHC, las más avanzadas no han demostrado una eficacia suficiente, lo cual ha significado una decepción.
Sin embargo, este escenario parece que podría cambiar pronto, debido principalmente al mayor conocimiento que tenemos ahora sobre la respuesta inmune que protege frente al VHC, los mecanismos de escape del virus a esa reacción y la estructura de las proteínas E1 y E2. También existe la posibilidad de utilizar la tecnología de ARNm, de forma similar a como ha sido aplicada con éxito en el desarrollo de la vacuna contra el SARS-CoV-2.
Estos conocimientos permitirán un desarrollo más racional de nuevas vacunas. Por ejemplo, el uso de la ingeniería genética facilitará producir las formas de las proteínas E1 y E2 más adecuadas para estimular la producción de los mejores anticuerpos capaces de bloquear la entrada del virus en las células.
Existe cierto consenso en que una vacuna eficaz frente al VHC debe estimular las dos principales ramas de la respuesta inmune: la inmunidad humoral, basada en linfocitos B productores de anticuerpos, y la inmunidad celular, que consta principalmente de linfocitos T capaces de eliminar las células infectadas y de ayudar a los linfocitos B a producir anticuerpos. En este sentido, una vacuna basada en las glicoproteínas E1 y E2 parece ser la mejor opción, puesto que estimula ambas ramas. Un paso importante en esta dirección ha sido la reciente determinación de la estructura a nivel molecular del complejo formado por la unión de ambas proteínas. Hay motivos para ser optimistas.
Isidoro Martínez González, Científico Titular de OPIs, Instituto de Salud Carlos III; Pablo Ryan Murua, Especialista en Medicina Interna, Universidad Complutense de Madrid y Salvador Resino García, Investigador Científico de OPIs, Instituto de Salud Carlos III
Este artículo fue publicado originalmente en The Conversation. Lea el original.
- Me gusta 0
- Me encanta 0
- Me divierte 0
- Me asombra 0
- Me entristece 0
- Me enoja 0

